La incidencia de las patologías neurológicas ha ido en aumento en los últimos años, debido, en buena parte, al envejecimiento de la población. Sin embargo, también ha crecido el número de casos de personas jóvenes. Cada año, entre 135 y 175 españoles por cada 100.000 habitantes sufren un ictus, lo que supone que uno de cada seis a lo largo de su vida padecerá esta enfermedad.
La tendencia, además, advierte el doctor Javier Pardo, jefe del Servicio de Neurología del Hospital Universitario Infanta Elena, integrado en la red sanitaria pública madrileña “no tiene visos de mejorar, sino todo lo contrario”.
No obstante, es importante tener en cuenta que esta patología, cuyo índice de mortalidad se encuentra en torno al 14 por ciento y es la primera causa de muerte en mujeres, se puede prevenir.
Factores de riesgo
Además de los antecedentes familiares y la edad, hay cuatro factores directamente relacionados con el riesgo de sufrir un ictus: la diabetes, la hipertensión arterial, el tabaquismo y el consumo de alcohol.
A estos se pueden añadir también otros como la hipercolesterolemia, la hipertrigliceridemia, el sobrepeso y el uso de anticonceptivos hormonales, sobre todo, combinados con el tabaco.
En este sentido el Dr. Pardo subraya que “nunca es pronto para prevenir un accidente cerebrovascular”, por lo que aconseja “llevar una vida saludable en todas y cada una de las etapas de la vida”.
Alimentación y ejercicio
La alimentación y el ejercicio físico son aspectos clave. Aunque en la actualidad, la población está más concienciada con su salud y trata de cuidarse más que nunca, "seguimos sin comer tan bien como deberíamos ni hacemos el deporte que se aconseja semanalmente", asegura este especialista.
Además, señala, "otra de las medidas que se deben tomar para prevenir el ictus es el control de factores de riesgo vascular", apunta.
Signos de alerta
En el caso de que el accidente cerebrovascular llegue a producirse, actuar a tiempo es vital. El ictus es un episodio de inicio brusco en el que hay una alteración en el flujo sanguíneo cerebral, por lo que es importante conocer los signos de alerta, que afectan a tres áreas fundamentales de la función neurológica: el lenguaje, la movilidad y el equilibrio.
Entre los síntomas más frecuentes están la dificultad en la articulación del lenguaje, trastornos de visión, mareos, dolor de cabeza, pérdida de fuerza, debilidad de un brazo, una pierna o de la mitad del cuerpo y desviación de la comisura de la boca. “Todos ellos se pueden dar de forma simultánea o individual y, también, presentarse bruscamente", señala el Dr. Pardo.

Si se identifica cualquiera de estos síntomas, lo primero que se debe hacer es llamar al 112, ya que una rápida actuación es de vital importancia para el futuro del paciente. "De la precocidad en la identificación del ictus depende que la curación y mejora de la calidad de vida puedan llegar a ser muy altos", alerta el jefe de Neurología del Hospital Infanta Elena. La detección precoz es fundamental de cara a las secuelas que pueden quedar, que son amplias y dependen del área dañada. “Pueden ir desde ninguna afectación hasta tener una discapacidad severa permanente”, precisa.
Dos tipos
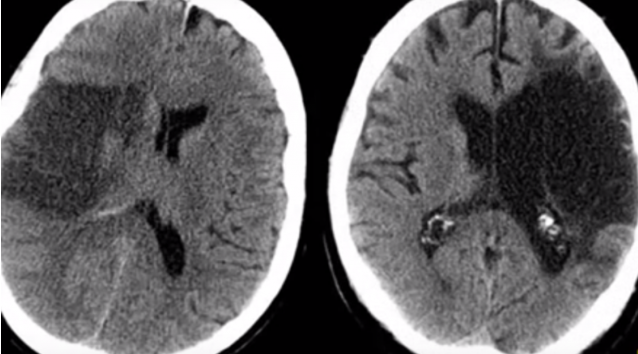
El ictus puede ser de dos tipos: isquémico o hemorrágico. El primero se produce por una trombosis, por una parada del flujo sanguíneo cerebral a través de una arteria que no permite la llegada normal de sangre.
En el segundo, la sangre se sale de la arteria y daña el cerebro directamente, lo que hace que la probabilidad de que queden secuelas sea mayor.
Del mismo modo, hay ictus “transitorios, que solo duran unos minutos o pocas horas” e ictus más intensos.
Unidades especializadas
En los últimos años, gracias a las mejoras en el tratamiento adecuado y precoz y a las unidades especializadas de ictus, la mortalidad se ha reducido, aunque sigue ocupando el cuarto puesto entre las causas de muerte y continúa “siendo la mayor causa de discapacidad del adulto”.
El Servicio de Neurología que dirige el Dr. Pardo, cuenta, además, con un sistema de telemedicina que permite “ofrecer a los pacientes una mayor equidad, eficacia y mejor experiencia en el acceso a la asistencia especializada”, puntualiza.
“La teleneurología permite aumentar el número de personas con patología neurológica urgente que reciben valoración especializada”, explica, “lo que redunda en una mayor cobertura asistencial de este tipo de problemas”.
Del mismo modo, “posibilita reducir el tiempo hasta el diagnóstico, favorecer el tratamiento adecuado, optimizar la solicitud de pruebas y evitar traslados innecesarios a los pacientes, priorizando los urgentes”, concluye.
Añadir ElPlural.com como fuente preferida de Google.
Mantente informado con las últimas noticias de actualidad.